
SCHMERZMANAGEMENT
Schmerzmanagement

Biopsychosozialer Ansatz
Ein modernes Management chronischer Schmerzen bevorzugt einen praktischen biopsychosozialen Ansatz. Dieser berücksichtigt die Neurobiologie sowie psychosoziale Risikofaktoren und umfasst eine breite Palette von pharmakologischen und nichtpharmakologischen Behandlungsoptionen.1 Clauw DJ, et al. Reframing chronic pain as a disease, not a symptom: rationale and implications for pain management. Postgrad Med.2019;131(3):185–98.

Kommunikation
Um auf die Bedürfnisse der Patienten bestmöglich einzugehen und ihre Schmerzen effektiv zu behandeln, ist eine gute Kommunikation innerhalb eines interdisziplinären Teams unabdingbar.2 Varrassi G, et al. Pharmacological treatment of chronic pain – the need for CHANGE. Curr Med Res Opin. 2010;26:1231–45.

Multimodaler Behandlungsplan
Aufgrund der multimechanistischen Natur chronischer Schmerzen kann ein multimodaler Behandlungsplan, der Therapien mit verschiedenen Wirkmechanismen kombiniert, die Patientenergebnisse verbessern.3 Pergolizzi J, et al. The development of chronic pain: physiological CHANGE necessitates a multidisciplinary approach to treatment. Curr Med Res Opin. 2013;29(9):1127–35.
Der Schwerpunkt der Behandlung chronischer Schmerzen sollte auf der Linderung der Schmerzen einer Person liegen, um deren Lebensqualität zu verbessern.4 National Institute for Health and Care Excellence (NICE). Key therapeutic topic [KTT21] Medicines optimisation in chronic pain. Updated September 2019. Available at: https://www.nice.org.uk/advice/ktt21 Letzter Zugriff Juni 2022. Die Schmerzbehandlung kann einem multimodalen Ansatz folgen, bei dem sowohl pharmakologische als auch nichtpharmakologische Mittel dynamisch verwendet werden. Hierbei sollte Folgendes berücksichtigt werden:5 Cuomo A, et al. Multimodal approaches and tailored therapies for pain management: the trolley analgesic model. J Pain Res. 2019;12:711–14.
- Die Intensität des Schmerzes
- Die Pathophysiologie des Schmerzes
- Die Komplexität der Symptome
- Das Vorhandensein von Komorbiditäten
- Der soziale Kontext
- Der Zeitpunkt der Krankheit
Implementierung eines praktischen biopsychosozialen Ansatzes
Zur Behandlung chronischer Schmerzen kann man einem praktischen biopsychosozialen Ansatz folgen. Neben dem Beibringen von Selbstmanagementtechniken und psychologischer/rehabilitativer Unterstützung umfasst dieser eine breite Palette an pharmakologischen und nichtpharmakologischen Therapien.6 Clauw DJ, et al. Reframing chronic pain as a disease, not a symptom: rationale and implications for pain management. Postgrad Med. 2019;131(3):185–98. Ein solches Modell zu übernehmen kann zu einem multimodaleren und multidisziplinäreren Vorgehen in der Behandlung chronischer Schmerzen führen. Dazu gehören eine Reihe von Behandlungsstrategien, die darauf abzielen, Schmerzen zu lindern, Behinderungen zu minimieren und die Lebensqualität der Patienten zu verbessern.7 Clauw DJ, et al. Reframing chronic pain as a disease, not a symptom: rationale and implications for pain management. Postgrad Med.2019;131(3):185–98.
Hier erhalten Sie weitere Informationen und praktische Materialien Ihre Patienten im Selbstmanagement zu unterstützen.
Materialien & Links
Multimodale Therapie
Schmerz ist oft multimechanistisch. Seine Behandlung erfordert daher einen multimodalen Ansatz, bei dem verschiedene nichtpharmakologische Methoden sowie Kombinationen von pharmakologischen Therapien mit unterschiedlichen analgetischen Wirkmechanismen zum Einsatz kommen.8 Varrassi G, et al. Pharmacological treatment of chronic pain – the need for CHANGE. Curr Med Res Opin. 2010;26:1231–45. Dies zeigt sich insbesondere in Fällen, in denen sowohl nozizeptive als auch neuropathische Komponenten im Spiel sind, die unterschiedlich auf verschiedene Arten von Analgetika oder Therapien ansprechen (z. B. nichtpharmakologische Massnahmen wie Physiotherapie, Psychotherapie und Rehabilitations-Techniken).9 Varrassi G, et al. Pharmacological treatment of chronic pain – the need for CHANGE. Curr Med Res Opin. 2010;26:1231–45.
Das übergreifende Management chronischer Schmerzen erfordert ein interdisziplinäres Kernteam, bestehend aus Angehörigen der Gesundheitsberufe.10 Pergolizzi J, et al. The development of chronic pain: physiological CHANGE necessitates a multidisciplinary approach to treatment. Curr Med Res Opin. 2013;29(9):1127–35. Üblicherweise besteht das interdisziplinäre Team aus einem Hausarzt, einem Anästhesisten, einem Rheumatologen, einem Neurologen, einem Psychiater oder Psychotherapeut und Pflegefachperson oder gegebenfalls einer Pain Nurse (Abbildung).11 Pergolizzi J, et al. The development of chronic pain: physiological CHANGE necessitates a multidisciplinary approach to treatment. Curr Med Res Opin. 2013;29(9):1127–35. Je nach den Bedürfnissen des einzelnen Patienten können aber auch andere Spezialisten hinzugezogen werden. Um die Ergebnisse zu verbessern, sollte das interdisziplinäre Team eine multimodale Therapie in Betracht ziehen.
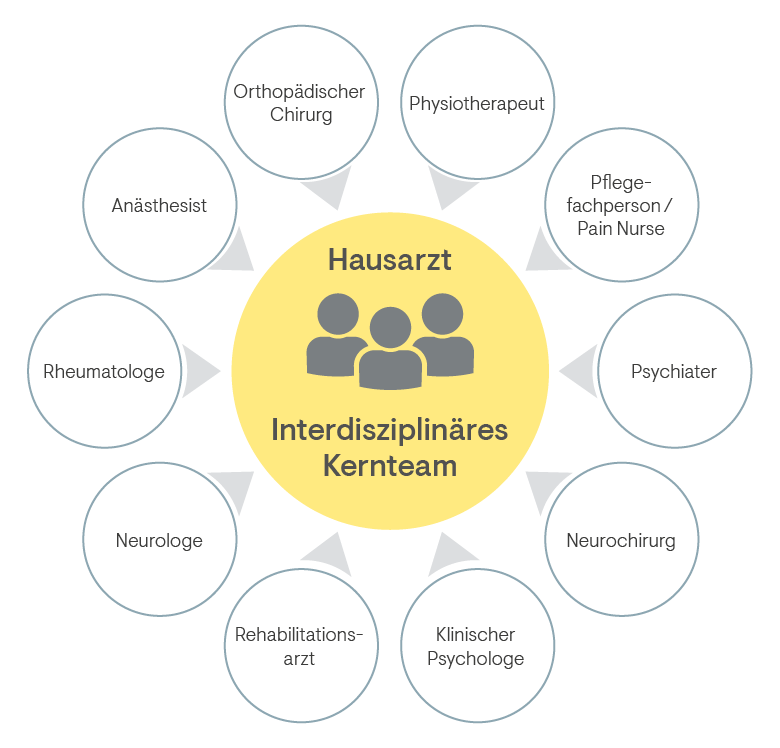
Abbildung: Das interdisziplinäre Kernteam für das Management chronischer Schmerzen
Adaptiert nach Pergolizzi J, et al. Curr Med Res Opin. 2013;29(9):1127–3512 Pergolizzi J, et al. The development of chronic pain: physiological CHANGE necessitates a multidisciplinary approach to treatment. Curr Med Res Opin. 2013;29(9):1127–35.
Nichtpharmakologisches Schmerzmanagement
Nichtpharmakologische Interventionen zur Schmerzbehandlung konzentrieren sich in erster Linie auf die Schmerzlinderung und können die pharmakologische Therapie ergänzen oder ersetzen.13 Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039. Sie können antinozizeptive Effekte ankurbeln, mit dem Ziel, nozizeptive Mechanismen zu hemmen und die körpereigenen Schmerzkontrollmechanismen zu stärken.14 Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039. Man kann nichtpharmakologische Behandlungsoptionen in vier Kategorien unterteilen:15 Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039.
- Psychologische Interventionen wie Ablenkung, Stressbewältigung, Aromatherapie,16 Lakhan SE et al. The Effectiveness of Aromatherapy in Reducing Pain: A Systematic Review and Meta-Analysis. Pain Res Treat. 2016;2016:8158693. Hypnose, Kunsttherapie17 Müller-Busch HC. Künstlerische Therapien bei chronischem Schmerz [Art therapy in chronic pain.]. Schmerz. 1991 Sep;5(3):115-21. und kognitive Verhaltensinterventionen
- Akupunktur und Akupressur
- Physiotherapien wie Massage, Wärme-/Kältetherapie, Spiegeltherapie,18 Kim SY et al. Mirror therapy for phantom limb pain. Korean J Pain. 2012 Oct;25(4):272-4Osteopathie und Chiropraktik
- Transkutane elektrische Nervenstimulation (TENS)
Hier finden Sie Informationen und Links zu weiteren nichtpharmakologischen Therapiemöglichkeiten.
Materialien & Links
Nichtpharmakologische Managementoptionen
| Art der Behandlung | Beispiele | Indikation |
| Psychologische Interventionen |
|
|
| Analgesie durch Akupunktur |
|
|
| Techniken zur Nervenstimulation | TENS34 Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039. |
|
| TVNS37 May A, et al. Chronic migraine: risk factors, mechanisms and treatment. Nat Rev Neurol. 2016;12:455–64. |
|
|
| TMS39 Goudra B, et al. Repetitive Transcranial Magnetic Stimulation in Chronic Pain: A Meta-analysis. Anesth Essays Res. 2017;11(3):751–7. |
|
|
| Physiotherapie42 Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039. | Wärme-/Kältetherapie43 Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039.,44 National Institute of Neurological Disorders and Stroke (NINDS). Low back pain fact sheet. Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Low-Back-Pain-Fact-Sheet.Letzter Zugriff Juni 2022. |
|
| Spa-Therapie47 Bellato E, et al. Fibromyalgia syndrome: etiology, pathogenesis, diagnosis, and treatment. Pain Res Treat. 2012;2012:426130. |
|
|
| Physiotherapie49 Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039.,50 National Institute of Neurological Disorders and Stroke (NINDS). Complex regional pain syndrome fact sheet. Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Complex-Regional-Pain-Syndrome-Fact-Sheet. Letzter Zugriff Juni 2022.,51 National Institute of Neurological Disorders and Stroke (NINDS). Low back pain fact sheet. Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Low-Back-Pain-Fact-Sheet. Letzter Zugriff Juni 2022.,52 Hochberg MC, et al. American College of Rheumatology. American College of Rheumatology 2012 recommendations for the use of nonpharmacologic and pharmacologic therapies in osteoarthritis of the hand, hip, and knee. Arthritis Care Res. 2012;64:465–74. |
|
|
| Manuelle Therapie: Osteopathie/Chiropraktik56 Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039.,57 National Institute of Neurological Disorders and Stroke (NINDS). Low back pain fact sheet. Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Low-Back-Pain-Fact-Sheet. Letzter Zugriff Juni 2022.,58 Hochberg MC, et al. American College of Rheumatology. American College of Rheumatology 2012 recommendations for the use of nonpharmacologic and pharmacologic therapies in osteoarthritis of the hand, hip, and knee. Arthritis Care Res. 2012;64:465–74. |
|
|
| Bewegung und Krafttraining61 National Institute of Neurological Disorders and Stroke (NINDS). Low back pain fact sheet. Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Low-Back-Pain-Fact-Sheet. Letzter Zugriff Juni 2022.,62 Bellato E, et al. Fibromyalgia syndrome: etiology, pathogenesis, diagnosis, and treatment. Pain Res Treat. 2012;2012:426130.,63 Hochberg MC, et al. American College of Rheumatology. American College of Rheumatology 2012 recommendations for the use of nonpharmacologic and pharmacologic therapies in osteoarthritis of the hand, hip, and knee. Arthritis Care Res. 2012;64:465–74. |
|
CRPS: komplexes regionales Schmerzsyndrom; RA: rheumatoide Arthritis; TENS: transkutane elektrische Nervenstimulation; TMS: transkranielle Magnetstimulation; TVNS: transkutane Vagusnervstimulation.
Pharmakologische Behandlungen
Die multifaktorielle Natur chronischer Schmerzen erfordert ein wirksames Schmerzmanagement, das bei der Wahl einer gezielten Behandlung die zugrunde liegenden Schmerzmechanismen berücksichtigt.68 Varrassi G, et al. Pharmacological treatment of chronic pain – the need for CHANGE. Curr Med Res Opin. 2010;26:1231–45. Pharmakologische Behandlungen sollten versuchen, nichtpharmakologische Therapien zu ergänzen, nicht zu ersetzen.69 Varrassi G, et al. Pharmacological treatment of chronic pain – the need for CHANGE. Curr Med Res Opin. 2010;26:1231–45. Dies ist von besonderer Bedeutung bei Zuständen mit einer neuropathischen Komponente, da deren Vorhandensein aufgrund einer Sensibilisierung mit einer erhöhten Schwere und Dauer der Schmerzen verbunden ist.70 Varrassi G, et al. Pharmacological treatment of chronic pain – the need for CHANGE. Curr Med Res Opin. 2010;26:1231–45.
Für die Behandlung chronischer Schmerzen stehen verschiedene Optionen zur Verfügung. Diese können folgendermassen klassifiziert werden: Nichtopioide und Co-Analgetika, topische Analgetika, Opioide und atypische Opioide.
Hier finden Sie Informationen und Links zu nützlichen Äquivalenztabellen und Umrechnungstabellen.
Materialien & Links-
Topische Analgetika
Topische Analgetika können an bestimmten Schmerzstellen direkt auf die Haut aufgetragen werden.71 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609. Die Gruppe der topischen Analgetika umfasst sehr unterschiedliche Wirkmechanismen, daher kann sie – abgesehen von der Art der topischen Anwendung – nicht als Einheit beschrieben werden. Topische nichtsteroidale Antirheumatika (NSAR) hemmen Cyclooxygenaseenzyme und begrenzen die Produktion von Prostaglandinen. Weitere Informationen zu NSAR finden Sie im Abschnitt zu nichtopioiden Analgetika. Durchblutungsförderer verursachen Hautreizungen, von denen man annimmt, dass sie muskuloskelettale Schmerzen lindern. Andere Arten von topischen Analgetika, wie beispielsweise Capsaicin, können sich an Nozizeptoren in der Haut binden und nach wiederholter Anwendung zu einer «Defunktionalisierung» führen, die Schmerzen in der Umgebung beseitigen kann.72 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609. Topische Analgetika sind weniger invasiv als andere Behandlungen. Ihre Verabreichung kann durch Minimierung systemisch wirksamer Konzentrationen des Arzneistoffs unerwünschte systemische Ereignisse limitieren.73 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609. Bei topischen Analgetika können jedoch lokale Nebenwirkungen wie Irritationen, Juckreiz oder Hautausschlag auftreten.74 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609.
Managementoptionen mit topischen Analgetika* 75 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609.,76 Matthews P, et al. Salicylate-containing rubefacients for acute and chronic musculoskeletal pain in adults. Cochrane Database Syst Rev. 2014;(3):CD007403.,77 Fach- und Patienteninformation sind zu beachten;swissmedicinfo.ch.
Art der Behandlung Beispiele Indikation 78 Fach- und Gebrauchsinformation sind zu beachten; www.swissmedicinfo.ch. NSAR79 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609. - Diclofenac Gel
- Ketoprofen-Gel
- Diclofenac-Pflaster
Oberflächliche und lokalisierte Schmerzen, z. B. in Gelenken und Skelettmuskeln: - Verstauchungen und Zerrungen
- Hand- oder Kniearthrose
Durchblutungsförderer80 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609. - Salicylathaltig81 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609.
- Nicotinamid82 Matthews P, et al. Salicylate-containing rubefacients for acute and chronic musculoskeletal pain in adults. Cochrane Database Syst Rev. 2014;(3):CD007403.
Muskuloskelettale Schmerzen83 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609. Capsaicin84 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609. - Capsaicin 0.07%
Oberflächliche und lokalisierte Schmerzen, z. B. in Gelenken und Skelettmuskeln: - Verspannungen
- Verstauchungen und Zerrungen
- Unterstützend bei rheumatischen Erkrankungen
- Capsaicin 8%
- Periphere neuropathische Schmerzen
Lidocain85 Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609. - Postherpetische Neuralgie
NSAR: nichtsteroidales Antirheumatikum
* topische Analgetika können eine systemische Wirkung entfalten. -
Nichtopioid-Analgetika
Nichtopioide umfassen Paracetamol/Acetaminophen und nichtsteroidale entzündungshemmende Medikamente (NSAR).86 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Analgesics. Available at:https://bnf.nice.org.uk/treatment-summary/analgesics.html . Letzter Zugriff Juni 2022.,87 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Non-steroidal anti-inflammatory drugs. Available at:https://www.nice.org.uk/bnf-uk-only . Letzter Zugriff Juni 2022. Paracetamol/Acetaminophen wird bei älteren Menschen häufig bevorzugt, obwohl hinsichtlich der Lebertoxizität Vorsicht geboten ist.88 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Analgesics. Available at:https://bnf.nice.org.uk/treatment-summary/analgesics.html NSAR hemmen die enzymatische Aktivität der Cyclooxygenasen und somit die Produktion von Prostaglandinen. Die Reduktion von Prostaglandinen durch NSAR haben bei einer Reihe chronischer Schmerzzustände eine anhaltende analgetische und entzündungshemmende Wirkung.89 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Non-steroidal anti-inflammatory drugs. Available at:https://bnf.nice.org.uk/treatment-summary/non-steroidal-anti-inflammatory-drugs.html Jedoch haben Prostaglandine auch wertvolle regulierende Funktionen in anderen Organen des Körpers. Aus diesem Grund sollte auf die Möglichkeit von kardiovaskulären und gastrointestinalen Nebenwirkungen geachtet werden. Bei älteren Bevölkerungsgruppen sowie bei gleichzeitigem Alkoholkonsum sollte man zusätzliche Überlegungen anstellen.90 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Non-steroidal anti-inflammatory drugs. Available at:https://bnf.nice.org.uk/treatment-summary/non-steroidal-anti-inflammatory-drugs.html
Managementoptionen mit Nichtopioid-Analgetika 91 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Non-steroidal anti-inflammatory drugs. Available at:https://bnf.nice.org.uk/treatment-summary/non-steroidal-anti-inflammatory-drugs.html . Letzter Zugriff Juni 2022.,92 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Analgesics. Available at:https://bnf.nice.org.uk/treatment-summary/analgesics.html . Letzter Zugriff Juni 2022.,93 Hochberg MC, et al. American College of Rheumatology. American College of Rheumatology 2012 recommendations for the use of nonpharmacologic and pharmacologic therapies in osteoarthritis of the hand, hip, and knee. Arthritis Care Res. 2012;64:465–74.,94 Fach- und Gebrauchsinformation sind zu beachten;swissmedicinfo.ch.
Art der Behandlung Beispiele Indikation95 Fach- und Gebrauchsinformation sind zu beachten;www.swissmedicinfo.ch. Von Propionsäure abgeleitete NSAR96 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Non-steroidal anti-inflammatory drugs. Available at:https://bnf.nice.org.uk/treatment-summary/non-steroidal-anti-inflammatory-drugs.html Letzter Zugriff Juni 2022. - Ibuprofen
- Naproxen
- Flurbiprofen
- Ketoprofen
Entzündungsbedingte Schmerzen wie zum Beispiel: - Arthrose
- Rheumatoide Arthritis
- Rückenschmerzen
- Weichteilgewebebeschwerden
Nicht von Propionsäure abgeleitete NSAR97 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Non-steroidal anti-inflammatory drugs. Available at:https://bnf.nice.org.uk/treatment-summary/non-steroidal-anti-inflammatory-drugs.html . Letzter Zugriff Juni 2022. - Diclofenac
- Etodolac
- Indometacin
- Mefenaminsäure
- Piroxicam
- Tenoxicam
- Celecoxib
- Etoricoxib
- Acetylsalicylsäure
Sonstige Nicht-NSAR-Optionen - Paracetamol
- Behandlung von leichten bis mässig starken Schmerzen
- Symptomatische Behandlung von Fieber
- Arthrose98 Hochberg MC, et al. American College of Rheumatology. American College of Rheumatology 2012 recommendations for the use of nonpharmacologic and pharmacologic therapies in osteoarthritis of the hand, hip, and knee. Arthritis Care Res. 2012;64:465–74.
- Metamizol
- Starke Schmerzen und hohes Fieber, welche auf andere Massnahmen nicht ansprechen
NSAR: nichtsteroidales Antirheumatikum
-
Co-Analgetika (Adjuvantien)
Andere nichtopioide Arzneimittel können als co-analgetische/adjuvante Medikamente beschrieben werden. Das sind Therapeutika, die für einen alternativen Zweck entwickelt wurden, aber analgetische Eigenschaften aufweisen.99 Center for Substance Abuse Treatment. Managing chronic pain in adults with or in recovery from substance use disorders. 2012. Available at:https://ncbi.nlm.nih.gov/books/NBK92048 . Letzter Zugriff Juni 2022. Die Hauptgruppen der Co-Analgetika sind Antidepressiva und Antikonvulsiva.100 Center for Substance Abuse Treatment. Managing chronic pain in adults with or in recovery from substance use disorders. 2012. Available at:https://ncbi.nlm.nih.gov/books/NBK92048Letzter Zugriff Juni 2022. Viele Antidepressiva sind zwar wirksam in der Schmerzbehandlung, können jedoch mit einer Reihe von Nebenwirkungen assoziiert sein, zum Beispiel Gewichtszunahme, sexueller Dysfunktion, kardiovaskulären Effekten und Letalität bei Überdosierung.101 Sansone RA & Sansone LA. Pain, pain, go away: antidepressants and pain management. Psychiatry (Edgemont). 2008;5(12):16–19. In ähnlicher Weise wurde gezeigt, dass Antikonvulsiva die Lebensqualität und Funktion bei Schmerzpatienten verbessern, jedoch zu unerwünschten Ereignissen führen können, insbesondere solchen, die mit dem Zentralnervensystem verbunden sind (z. B. Schwindel, Schläfrigkeit, Gang- oder Gleichgewichtsstörungen und Zittern).102 Wiffen PJ, et al. Antiepileptic drugs for neuropathic pain and fibromyalgia – an overview of Cochrane reviews. Cochrane Database Syst Rev. 2013;11:CD010567.
Managementoptionen mit Co-Analgetika103 Kremer M, et al. Antidepressants and gabapentinoids in neuropathic pain: Mechanistic insights. 2016;338:183–206.,104 Sansone RA & Sansone LA. Pain, pain, go away: antidepressants and pain management. Psychiatry (Edgemont). 2008;5(12):16–19.,105National Institute of Neurological Disorders and Stroke. Complex regional pain syndrome fact sheet. Available at:https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Complex-Regional-Pain-Syndrome-Fact-Sheet<. letzter="" zugriff="" juni="" 2022./span="">,106 Wiffen PJ, et al. Antiepileptic drugs for neuropathic pain and fibromyalgia – an overview of Cochrane reviews. Cochrane Database Syst Rev. 2013;11:CD010567.,107 Fach- und Gebrauchsinformation sind zu beachten;swissmedicinfo.ch.
Art der Behandlung Beispiele Indikation108 Fach- und Gebrauchsinformation sind zu beachten;www.swissmedicinfo.ch. Antidepressiva Trizyklische Antidepressiva109 Kremer M, et al. Antidepressants and gabapentinoids in neuropathic pain: Mechanistic insights. Neuroscience. 2016;338:183–206.,110 Sansone RA & Sansone LA. Pain, pain, go away: antidepressants and pain management. Psychiatry (Edgemont). 2008;5(12):16–19. - Tertiäre Amine:111 Sansone RA & Sansone LA. Pain, pain, go away: antidepressants and pain management. Psychiatry (Edgemont). 2008;5(12):16–19.
Amitriptylin, Trimipramin
Verschiedene neuropathische Schmerzzustände112 Kremer M, et al. Antidepressants and gabapentinoids in neuropathic pain: Mechanistic insights. Neuroscience. 2016;338:183–206.,113 National Institute of Neurological Disorders and Stroke. Complex regional pain syndrome fact sheet. Available at:https://www.ninds.nih.gov/archived/complex-regional-pain-syndrome-fact-sheet . Letzter Zugriff Juni 2022. SSNRI114 Kremer M, et al. Antidepressants and gabapentinoids in neuropathic pain: Mechanistic insights. Neuroscience. 2016;338:183–206. - Duloxetin
Antikonvulsiva115 Wiffen PJ, et al. Antiepileptic drugs for neuropathic pain and fibromyalgia – an overview of Cochrane reviews. Cochrane Database Syst Rev. 2013;11:CD010567. - Gabapentin
- Carbamazepin
- Phenytoin
- Pregabalin
Verschiedene neuropathische Schmerzzustände116 Kremer M, et al. Antidepressants and gabapentinoids in neuropathic pain: Mechanistic insights. Neuroscience. 2016;338:183–206.,117 National Institute of Neurological Disorders and Stroke. Complex regional pain syndrome fact sheet. Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Complex-Regional-Pain-Syndrome-Fact-Sheet. Letzter Zugriff Juni 2022.,118 Wiffen PJ, et al. Antiepileptic drugs for neuropathic pain and fibromyalgia – an overview of Cochrane reviews. Cochrane Database Syst Rev. 2013;11:CD010567. CRPS: komplexes regionales Schmerzsyndrom; SSNRI: selektiver Serotonin-Noradrenalin-Wiederaufnahmehemmer
- Tertiäre Amine:111 Sansone RA & Sansone LA. Pain, pain, go away: antidepressants and pain management. Psychiatry (Edgemont). 2008;5(12):16–19.
-
Klassische und atypische Opioide
Opioide können in klassische und atypische Opioide unterteilt werden. Klassische Opioide sind Verbindungen, die an Opioidrezeptoren binden, die für die Modulation von Schmerzen im zentralen und peripheren Nervensystem verantwortlich sind.119 Clauw DJ, et al. Reframing chronic pain as a disease, not a symptom: rationale and implications for pain management. Postgrad Med.2019;131(3):185–98. Atypische Opioide sind Analgetika, die sowohl opioide als auch nichtopioide Wirkmechanismen auf möglicherweise synergistische Weise nutzen.120 Raffa RB, et al. The clinical analgesic efficacy of buprenorphine. J Clin Pharm Ther. 2014;39(6):577–83.
Klassische Opioide und atypische Opioide können in Betracht gezogen werden, wenn der Schmerz nach nichtopioiden Ansätzen schlecht kontrollierbar bleibt und das Risiko-Nutzen-Verhältnis günstig ist.121 Clauw DJ, et al. Reframing chronic pain as a disease, not a symptom: rationale and implications for pain management. Postgrad Med.2019;131(3):185–98. Sie sollten nur bei sorgfältig ausgewählten Patienten angewandt werden. Die Risikofaktoren für Missbrauch und Sucht sollten dabei vor Beginn der Behandlung überprüft werden.122 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Pain, chronic. Available at:https://bnf.nice.org.uk/treatment-summary/pain-chronic.html. Letzter Zugriff Juni 2022. Wenn Opioide als notwendig erachtet werden, sollte man sie in der niedrigsten Dosis und kürzestmöglichen Dauer mit genau definierten Behandlungszielen und bei kontinuierlicher Evaluation einsetzen.123 Clauw DJ, et al. Reframing chronic pain as a disease, not a symptom: rationale and implications for pain management. Postgrad Med.2019;131(3):185–98.,124 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Pain, chronic. Available at:https://bnf.nice.org.uk/treatment-summary/pain-chronic.html. Letzter Zugriff Juni 2022. Es bedarf laufender Überwachung und Nachsorge, um sicherzustellen, dass die Opioide angemessen und in Übereinstimmung mit den vereinbarten Behandlungszielen (Schmerzintensität und Funktionalität) verwendet werden.125 Faculty of Pain Medicine. Opioids Aware. Available at:https://www.rcoa.ac.uk/faculty-of-pain-medicine/opioids-aware. Letzter Zugriff Juni 2022.,126 Kosten TR & George TP. The neurobiology of opioid dependence: implications for treatment. Scie Pract Perspect. 2002;1:13–20. Dosisanpassungen können vorgenommen werden, um die richtige Dosis für den Einzelnen zu finden. Man sollte auch eine schrittweise, auf den individuellen Patienten zugeschnittene Reduktion bedenken.127 British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Pain, chronic. Available at:https://bnf.nice.org.uk/treatment-summary/pain-chronic.html. Letzter Zugriff Juni 2022. In Fällen, in denen ein langfristiger Opioidkonsum gerechtfertigt ist, steht eine Risikominderung in Bezug auf Missbrauch, Abhängigkeit und Überdosierung zentral.128 Clauw DJ, et al. Reframing chronic pain as a disease, not a symptom: rationale and implications for pain management. Postgrad Med.2019;131(3):185–98. Weitere Informationen zum verantwortungsvollen Umgang mit Opioiden finden Sie hier.
Schmerzmanagementoptionen mit Opioiden und atypischen Opioiden129 Rosenblum A, et al. Opioids and the treatment of chronic pain: controversies, current status, and future directions. Exp Clin Psychopharmacol. 2008;16(5):405–16.,130 Schug S. The atypical opioids Buprenorphine tramadol and tapentadol. Medicine Today. 2018;19(9 Suppl):5–11.,131 Fach- und Gebrauchsinformation sind zu beachten;swissmedicinfo.ch.
Art des Opioids Beispiele Indikation und Schmerzschwere132Fach- und Gebrauchsinformation sind zu beachten;www.swissmedicinfo.ch. Klassische Opioide133 Rosenblum A, et al. Opioids and the treatment of chronic pain: controversies, current status, and future directions. Exp Clin Psychopharmacol. 2008;16(5):405–16. - Codein
- Fentanyl
- Morphin
- Oxycodon
- Methadon
- Hydromorphon134 Schug S. The atypical opioids Buprenorphine tramadol and tapentadol. Medicine Today. 2018;19(9 Suppl):5–11.
Behandlung von mittelschweren bis zu schweren akuten und/oder chronischen Schmerzen Atypische Opioide135 Schug S. The atypical opioids Buprenorphine tramadol and tapentadol. Medicine Today. 2018;19(9 Suppl):5–11. - Tapentadol
- Tramadol
- Buprenorphin
Behandlung von mittelschweren bis zu schweren akuten und/oder chronischen Schmerzen -
Gezielte Nervenstimulation / analgetische Injektionen
Eine dieser Modalitäten ist die gezielte invasive Nervenstimulation wie beispielsweise die Stimulation des N. occipitalis. Diese inkludiert die Implantation eines Geräts und die direkte Wirkung auf den N. occipitalis.136 May A & Schulte LH. Chronic migraine: risk factors, mechanisms and treatment. Nat Rev Neurol. 2016;12:455–65. Weitere Optionen sind Nervenblockaden/gezielte Anästhesie- oder Steroidinjektionen.137 National Health Service (NHS). Spinal injections patient information leaflet. Available at:https://www.guysandstthomas.nhs.uk/resources/patient-information/surgery/orthopaedics/spinal-injections.pdf . Letzter Zugriff Juni 2022. Derartige Managementansätze können invasiv sein und eine Anästhesie erfordern (die ihre eigenen Risiken birgt). Sie können zu schweren Langzeitkomplikationen wie Infektionen und Hauterosion führen.138 May A & Schulte LH. Chronic migraine: risk factors, mechanisms and treatment. Nat Rev Neurol. 2016;12:455–65.,139National Health Service (NHS). Spinal injections patient information leaflet. Available at:https://www.guysandstthomas.nhs.uk/resources/patient-information/surgery/orthopaedics/spinal-injections.pdf . Letzter Zugriff Juni 2022.
Gezielte Nervenstimulation und analgetische Injektionen140 May A et al. Chronic migraine: risk factors, mechanisms and treatment. Nat Rev Neurol. 2016 Aug;12(8):455-64.,141 National Health Service (NHS). Spinal injections patient information leaflet. Available at:https://www.guysandstthomas.nhs.uk/resources/patient-information/surgery/orthopaedics/spinal-injections.pdf. Letzter Zugriff Juni 2022.,142Fach- und Patienteninformation sind zu beachten;swissmedicinfo.ch.
Art der Behandlung Beispiele Indikation143 Fach- und Gebrauchsinformation sind zu beachten;www.swissmedicinfo.ch. Nervenstimulation144 May A et al. Chronic migraine: risk factors, mechanisms and treatment. Nat Rev Neurol. 2016 Aug;12(8):455-64. - ONS
- SONS
- Migräne, die nicht auf andere Weise behandelt werden kann
Injektionen145 National Health Service (NHS). Spinal injections patient information leaflet. Available at:https://www.guysandstthomas.nhs.uk/resources/patient-information/surgery/orthopaedics/spinal-injections.pdf . Letzter Zugriff Juni 2022. - Epidural
- Facetten- oder Iliosakralgelenk
- Nervenwurzel
- Steroidinjektion
- Lokalanästhetikum
- Chronische Schmerzen im unteren Rückenbereich
- Arm-/Beinschmerzen durch Bandscheiben-/Facettengelenkverschleiss
ONS: Stimulation des N. occipitalis; SONS: supraorbitale Nervenstimulation
Hier finden Sie Informationen und Links Kathetertechniken und Schmerzpumpen.
Materialien & Links
Quellenangaben
- Bellato E, et al. Fibromyalgia syndrome: etiology, pathogenesis, diagnosis, and treatment. Pain Res Treat. 2012;2012:426130.
- British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Analgesics. Available at: https://bnf.nice.org.uk/treatment-summary/analgesics.html. Letzter Zugriff Juni 2022.
- British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Non-steroidal anti-inflammatory drugs. Available at: https://bnf.nice.org.uk/treatment-summary/non-steroidal-anti-inflammatory-drugs.html. Letzter Zugriff Juni 2022.
- British National Formulary (BNF) National Institute for Health and Care Excellence (NICE). Pain, chronic. Available at: https://bnf.nice.org.uk/treatment-summary/pain-chronic.html. Letzter Zugriff Juni 2022.
- Center for Substance Abuse Treatment. Managing chronic pain in adults with or in recovery from substance use disorders. 2012. Available at: https://ncbi.nlm.nih.gov/books/NBK92048. Letzter Zugriff Juni 2022.
- Clauw DJ, et al. Reframing chronic pain as a disease, not a symptom: rationale and implications for pain management. Postgrad Med.2019;131(3):185–98.
- Cuomo A, et al. Multimodal approaches and tailored therapies for pain management: the trolley analgesic model. J Pain Res. 2019;12:711–14.
- Derry S, et al. Topical analgesics for acute and chronic pain in adults – an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2017;(5):CD008609.
- Fach- und Gebrauchsinformation sind zu beachten; swissmedicinfo.ch.
- Faculty of Pain Medicine. Opioids Aware. Available at: https://www.rcoa.ac.uk/faculty-of-pain-medicine/opioids-aware. Letzter Zugriff Juni 2022
- Goudra B, et al. Repetitive Transcranial Magnetic Stimulation in Chronic Pain: A Meta-analysis. Anesth Essays Res. 2017;11(3):751–7.
- Hochberg MC, et al. American College of Rheumatology. American College of Rheumatology 2012 recommendations for the use of nonpharmacologic and pharmacologic therapies in osteoarthritis of the hand, hip, and knee. Arthritis Care Res. 2012;64:465–74.
- Kim SY et al. Mirror therapy for phantom limb pain. Korean J Pain. 2012 Oct;25(4):272-4.
- Kosten TR & George TP. The neurobiology of opioid dependence: implications for treatment. Scie Pract Perspect. 2002;1:13–20.
- Kremer M, et al. Antidepressants and gabapentinoids in neuropathic pain: Mechanistic insights. 2016;338:183–206.
- Lakhan SE et al. The Effectiveness of Aromatherapy in Reducing Pain: A Systematic Review and Meta-Analysis. Pain Res Treat. 2016;2016:8158693.
- Matthews P, et al. Salicylate-containing rubefacients for acute and chronic musculoskeletal pain in adults. Cochrane Database Syst Rev. 2014;(3):CD007403.
- May A et al. Chronic migraine: risk factors, mechanisms and treatment. Nat Rev Neurol. 2016 Aug;12(8):455-64.
- Müller-Busch HC. Künstlerische Therapien bei chronischem Schmerz [Art therapy in chronic pain.]. Schmerz. 1991 Sep;5(3):115-21.
- National Health Service (NHS). Spinal injections patient information leaflet. Available at: https://www.guysandstthomas.nhs.uk/resources/patient-information/surgery/orthopaedics/spinal-injections.pdf. Letzter Zugriff Juni 2022.
- National Institute for Health and Care Excellence (NICE). Key therapeutic topic [KTT21] Medicines optimisation in chronic pain. Updated September 2019. Available at: https://www.nice.org.uk/advice/ktt21. Letzter Zugriff Juni 2022.
- National Institute of Neurological Disorders and Stroke (NINDS). Complex regional pain syndrome fact sheet. Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Complex-Regional-Pain-Syndrome-Fact-Sheet. Letzter Zugriff Juni 2022.
- National Institute of Neurological Disorders and Stroke (NINDS). Low back pain fact sheet. Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Low-Back-Pain-Fact-Sheet. Letzter Zugriff Juni 2022.
- Pak SC, et al. Nonpharmacological interventions for pain management in paramedicine and the emergency setting: a review of the literature. Evid Based Complement Alternat Med. 2015;2015:873039.
- Pergolizzi J, et al. The development of chronic pain: physiological CHANGE necessitates a multidisciplinary approach to treatment. Curr Med Res Opin. 2013;29(9):1127–35.
- Raffa RB, et al. The clinical analgesic efficacy of buprenorphine. J Clin Pharm Ther. 2014;39(6):577–83.
- Rosenblum A, et al. Opioids and the treatment of chronic pain: controversies, current status, and future directions. Exp Clin Psychopharmacol. 2008;16(5):405–16.
- Sansone RA & Sansone LA. Pain, pain, go away: antidepressants and pain management. Psychiatry (Edgemont). 2008;5(12):16–19.
- Schug S. The atypical opioids Buprenorphine tramadol and tapentadol. Medicine Today. 2018;19(9 Suppl):5–11.
- Stengg et al. Komplexes Regionales Schmerzsyndrom (CRPS 1 und 2). ÖZPMR. 2003;12:53-62.
- Varrassi G, et al. Pharmacological treatment of chronic pain – the need for CHANGE. Curr Med Res Opin. 2010;26:1231–45.
- Wiffen PJ, et al. Antiepileptic drugs for neuropathic pain and fibromyalgia – an overview of Cochrane reviews. Cochrane Database Syst Rev. 2013;11:CD010567.
- World Health Organization (WHO). Acupuncture: Review and analysis of reports on controlled clinical trials. Available at: https://chiro.org/acupuncture/FULL/Acupuncture_WHO_2003.pdf. Letzter Zugriff Juni 2022.
- World Health Organization (WHO). WHO guidelines for the pharmacological and radiotherapeutic management of cancer pain in adults and adolescents. January 2019. Available at: https://www.who.int/ncds/management/palliative-care/cancer-pain-guidelines/en/. Letzter Zugriff Juni 2022.
Fachpersonen können bei Grünenthal Pharma AG eine vollständige Kopie der zitierten Referenzen anfordern.
M-N/A-CH-06-22-0004
